Cómo valorar una herida correctamente en enfermería
Descubre en qué consiste valorar una herida en enfermería: evaluaciones, criterios de severidad, registro y cuidados para evitar complicaciones.
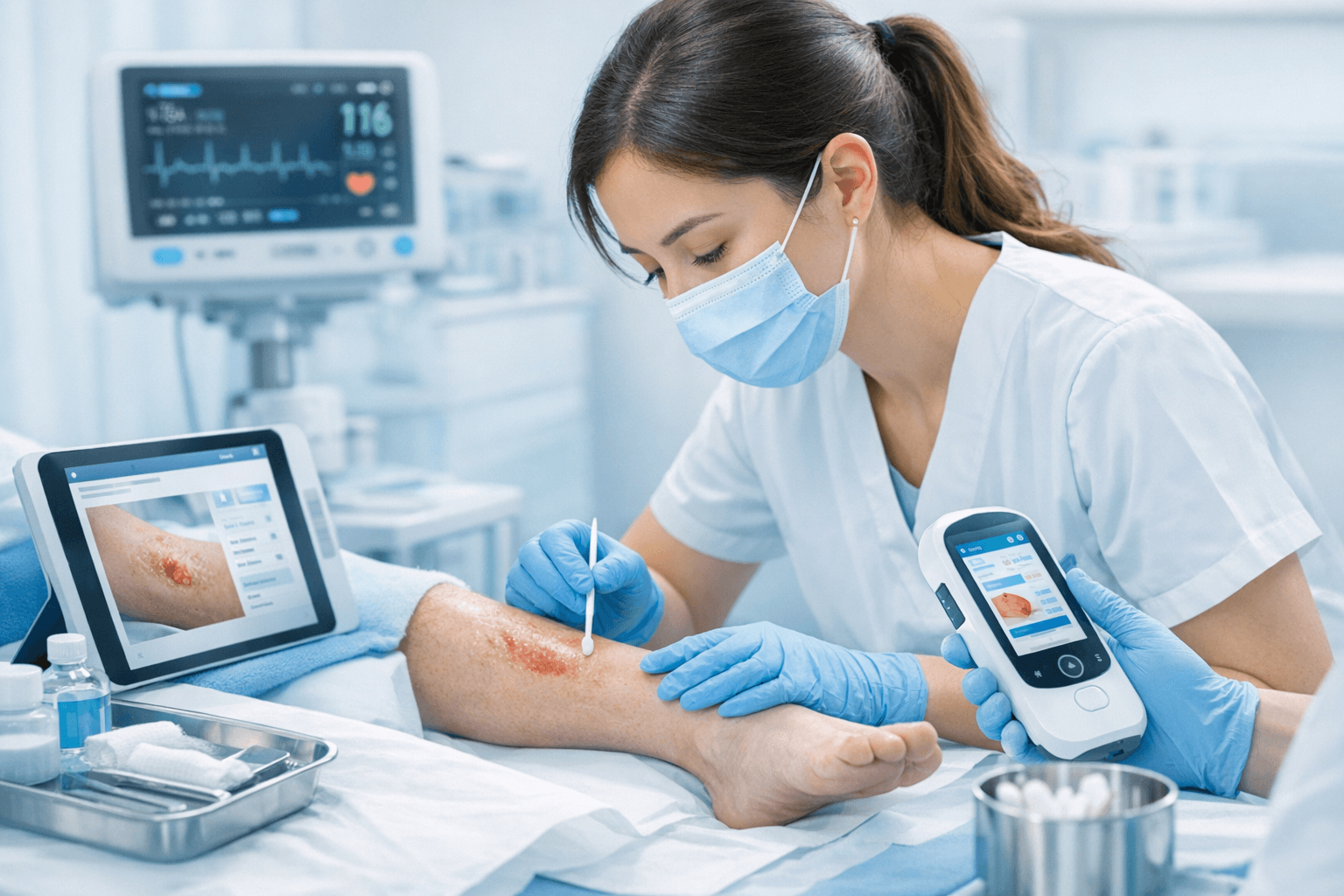
La valoración de heridas en enfermería es la base para diseñar un plan de cuidados efectivo, seguro y centrado en la persona. No se trata solo de medir una herida; implica observar, interpretar y documentar de forma sistemática para saber dónde intervenir, cuánto evolucionar y cuándo pedir apoyo. Una valoración bien realizada facilita la comunicación dentro del equipo sanitario, mejora la continuidad de cuidados y, en última instancia, favorece la cicatrización y la calidad de vida del paciente. En este artículo completo para EnfermerIA, te proponemos un enfoque práctico y orientado a la práctica diaria, con pasos claros, criterios de valoración y ejemplos de documentación clínica que puedes adaptar a tu centro.
¿Qué es la valoración de heridas en enfermería?
La valoración de heridas en enfermería es un proceso dinámico que combina observación clínica, exploración física y registro documental. Su objetivo es caracterizar la herida, apreciar su estado evolutivo y establecer un plan de cuidados individualizado. Esta valoración debe hacerse de forma sistemática en cada ocasión de cuidado, con una revisión frecuente para detectar cambios (mejora o deterioro) y ajustar el plan de tratamiento.
La valoración no debe verse como un único acto aislado, sino como un flujo continuo: valoración inicial, intervención, reevaluación y ajuste del plan. La capacidad de identificar signos de alarma temprana (infección, necrosis, maceración del periwound) es clave para evitar complicaciones. Además, la valoración debe estar respaldada por una documentación clínica clara y oportuna que permita la continuidad de cuidados entre profesionales.
Preparación para la valoración
Antes de iniciar la valoración, asegúrate de:
- Respetar la dignidad y la intimidad del paciente, con consentimiento cuando corresponda y explicando el procedimiento.
- Reunir el material necesario (medidor de fracciones o regla, escalímetro si procede, guantes, paños estériles, solución salina suave para limpieza, apósitos adecuados, cámara o teléfono para fotografiar si está permitido).
- Revisión de antecedentes relevantes: enfermedades crónicas (diabetes, insuficiencia vascular), medicación (anticoagulantes, corticoides), estado nutricional y factores de riesgo de la propia herida.
- Ver el estado general del paciente: dolor, movilidad, nutrición y función respiratoria. Un estado general comprometido puede ralentizar la cicatrización.
- Asegurar un entorno cómodo para el paciente y minimizar el dolor durante la valoración.
Pasos de valoración de heridas para enfermería
A continuación, te proponemos un esquema práctico, útil para enfermería y fácilmente integrable en la rutina diaria.
1) Localización y tipo de herida
- Determina la localización exacta y la etiología (incisión, laceración, úlcera por presión, quemadura, herida quirúrgica, traumatismo, etc.).
- Registra si la herida es superficial o profunda, si hay exposición de estructuras y si necesita valoración quirúrgica.
2) Medición y tamaño
- Mide la herida en centímetros: longitud (superior-inferior) y anchura (izquierda-derecha) con una regla. Si es posible, utiliza un método de medición adicional para irregularidades del lecho.
- Registra el tamaño para seguir la evolución (p. ej., 3 cm x 2 cm). En heridas irregulares, anota el área aproximada o utiliza un plan de trazado si el protocolo lo permite.
3) Profundidad y lecho
- Describe la profundidad relativa (superficial, de dermis a subcutáneo, o más profunda).
- Caracteriza el lecho: tejido necrosado, tejido necrótico, granulación, epitelización o escara. Señala presencia de tejido de granulación maduro o tejido epitelial incipiante.
- Detecta la presencia de falsa herida o fístula si procede.
4) Exudado y borde
- Describe la cantidad de exudado (escaso, moderado, abundante) y su tipo (seroso, seropurulento, purulento, sanguinolento).
- Evalúa el borde de la herida: bien delimitado, bordes cóncavos o elevados, adherencia de tejido. Observa si hay bordes que indiquen cierre o separación.
5) Periwound y piel circundante
- Observa la piel alrededor de la herida: maceración, eritema, edema, hiperemia, dolor a la palpación.
- Señala signos de irritación o de deterioro de la piel circundante que puedan afectar la cicatrización.
6) Dolor y tolerancia al tacto
- Valora el dolor asociado a la herida y su evolución con las curas. Registra intensidad y posibles desencadenantes.
- Considera la necesidad de analgesia previa a la cura y/o durante la valoración.
7) Signos de infección
- Revisa signos locales: calor, eritema creciente, aumento del exudado purulento, olor fétido, espesor de la piel periwound.
- Evalúa signos sistémicos cuando sean pertinentes (fiebre, mal estado general), y coordina con el equipo médico si hay indicios de infección.
8) Clasificación y codificación
- Clasifica la herida según su tipo y estado actual.
- Si tu centro utiliza escalas específicas, anota la puntuación correspondiente y la interpretación clínica (p. ej., riesgo de deterioro, necesidad de intervención adicional).
9) Evaluación de la función y comorbilidades
- Valora la movilidad del paciente, la adherencia a las curas y la competencia para autocuidado.
- Considera comorbilidades que afecten la curación (nutrición, diabetes, vascularidad, tabaquismo) y planifica intervenciones necesarias.
10) Plan de cuidados y objetivos
- Define objetivos a corto y medio plazo (p. ej., reducir exudado, mejorar la granulación, reducir dolor).
- Especifica intervenciones: limpieza adecuada, elección de apósito, control de infecciones, nutrición, manejo del dolor, educación al paciente y a la familia.
11) Documentación y consentimiento
- Anota de forma clara, concisa y organizada. Incluye fecha, hora, profesional que realiza la valoración y cualquier decisión clínica importante.
- Si se graban imágenes, verifica el consentimiento y la normativa de tu centro en cuanto a privacidad y uso de imágenes.
Criterios de valoración de heridas
Una valoración estructurada facilita la comunicación entre enfermería y otros profesionales y estandariza el seguimiento. Considera estos criterios, adaptados a tu protocolo local:
- Tamaño y profundidad: variaciones en cm, cambios en el área de la herida respecto a la valoración anterior.
- Morfología del lecho: presencia de granulación sana, necrótica o epiteliación.
- Exudado: cantidad y tipo de fluido; evolución en dirección a menos exudado y mejoría del lecho.
- Bordes y perímetro: bordes que se cierran con granulación, bordes deprimidos o hipertróficos.
- Tejido periwound: maceración, eritema, edema o dermatitis de contacto.
- Dolor: intensidad y cambios tras curas o movilización.
- Signos de infección: fiebre, malestar general, incremento de exudado purulento, mal olor.
- Función y movilidad: capacidad para realizar curas y adherencia al plan de cuidado.
En ciertos casos, se puede complementar con escalas específicas (dependiendo del tipo de herida). Por ejemplo, la escala Braden se utiliza principalmente para valorar el riesgo de úlceras por presión, pero también ayuda a contextualizar la probabilidad de deterioro en pacientes vulnerables. Su uso debe ir acompañado de la valoración clínica de la herida y de los factores de riesgo individuales.
Evaluación de heridas en enfermería: observaciones clave
- Ritmo de cicatrización: observa la tendencia de la herida a progresar hacia cierre con granulación y epitelización.
- Respuesta a la intervención: evalúa si los apósitos, la limpieza y el manejo del dolor facilitan la curación.
- Indicadores de alarma: cualquier incremento abrupto de tamaño, coloración anómala, mal olor, aumento de dolor o fiebre.
- Coordinación interprofesional: cuándo derivar a cirugía, a medicina vascular o a nutrición, según corresponda.
- Educación del paciente: estrategias de autocuidado, higiene de la herida, higiene de manos y adherencia al plan de cuidados.
Herramientas y escalas útiles
- Valoración de riesgo: Braden para prevención de úlceras por presión y contextualización del riesgo de deterioro de la herida.
- Clasificación del tejido de la herida (tejido de granulación, necrosis, epiteliación).
- Registro de exudado y dolor por intervalos (diarios o según protocolo).
- Guías internas de la institución para la clasificación y el registro de fotografías clínicas, si está permitido.
Nota: no todas las heridas requieren escalas complejas; en muchos casos basta una valoración basada en criterios clínicos y una buena documentación.
Documentación de heridas enfermería
La documentación es fundamental para la trazabilidad clínica y la continuidad de cuidados. Una guía de documentación clara facilita la revisión por otros profesionales y la planificación del cuidado.
- Estructura recomendada:
- Identificación del paciente: nombre, sexo, edad, código único.
- Localización exacta de la herida y diagnóstico asociado.
- Fecha y hora de la valoración.
- Descripción objetiva de la herida (tamaño, profundidad, lecho, exudado, bordes, periwound).
- Dolor y tolerancia al manejo.
- Signos de infección o complicaciones.
- Intervenciones realizadas (limpieza, apósito, analgésicos, antisépticos), materiales utilizados.
- Plan de cuidados y objetivos a corto y medio plazo.
- Seguimiento y reevaluación planificada (fecha y hora).
- Fotografías (si procede): consentimiento y seguridad de la información.
- Firma del profesional responsable.
- Plantillas prácticas:
- Ficha de valoración de heridas: datos del paciente, localización, tamaño, profundidad, tejido presente, exudado, bordes, perímetro, dolor, signos de infección, plan de tratamiento y fecha de reevaluación.
- Registro de evolución: comparativa entre la valoración actual y la previa, con comentarios sobre la evolución y ajuste del plan.
- Protocolo de cuidado de la herida: intervención realizada, frecuencia de cambios de apósito, recomendaciones para el paciente y criterios de reevaluación.
- Buenas prácticas:
- Especificidad y claridad: usar términos clínicos precisos y evitar ambigüedades.
- Registro oportuno: documentar inmediatamente después de cada cuidado y valoración.
- Confidencialidad: asegúrate de que las imágenes y la información estén protegidas y almacenadas conforme a la normativa vigente y a la política de la institución.
- Consenso interdisciplinario: cuando sea necesario, coordina con médicos, nutricionistas, fisioterapeutas y otros profesionales para una gestión integral.
Seguimiento de heridas tras valoración
El seguimiento es esencial para detectar cambios en la evolución de la herida y adaptar las intervenciones.
- Frecuencia de reevaluación: depende del tipo de herida y del estado del paciente. En heridas agudas, suele hacerse una revisión cada 48–72 horas; en heridas crónicas o con tratamiento complejo, puede ser diaria o cada 2–3 días según protocolo.
- Indicadores de progreso: reducción de tamaño, mejora del color del lecho, disminución del exudado, bordes que se cierran, dolor reducido.
- Indicadores de estancamiento o deterioro: ausencia de granulación, aumento del tamaño, necrosis adicional, incremento del exudado purulento, signos sistémicos de infección.
- Adecuación del plan de cuidados: ajustar el tipo de apósito, la frecuencia de cambios, la necesidad de nutriación o soporte de dolor, y las intervenciones de control de comorbilidades.
- Comunicación con el equipo: registra y comparte hallazgos y cambios de plan en las reuniones de equipo y en las notas clínicas para garantizar la continuidad de cuidados.
Ejemplo clínico de valoración y documentación (caso ficticio)
Paciente: mujer, 72 años, diabética con neuropatía periférica. Herida en el maléolo lateral derecho, de etiología desconocida, crónica.
- Fecha de valoración: 20/03/2026, 10:15 h.
- Localización: maléolo lateral derecho, cara externa del tobillo.
- Tamaño y profundidad: 3,0 cm de longitud x 2,0 cm de anchura; profundidad superficial (solo dermis).
- Lecho de la herida: granulación moderada, tejido epitelial incipiante en los bordes.
- Exudado: escaso, seroso.
- Bordes: bien definidos, ligeramente elevadores en la periferia.
- Periwound: leve maceración de la piel circundante, edema leve.
- Dolor: 3/10 en reposo; 5/10 con manipulación.
- Signos de infección: ninguno evidente.
- Intervenciones realizadas: limpieza suave con solución salina, apósito de hidrogel cubierto con apósito using, protección del periwound con barrera.
- Plan de cuidados: mantener limpieza y control de dolor, cambiar apósito cada 48–72 h o antes ante saturación, reevaluación en 48 h, educación al paciente sobre higiene de la herida y signos de alarma.
- Seguimiento: reevaluación programada para 22/03/2026, a las 10:15 h. Objetivo a corto plazo: reducción del exudado y progresión de la epitelización en bordes en 72 h.
- Observaciones adicionales: Paciente refiere dificultad para movilizarse; se recomienda apoyo de fisioterapia y revisión de control glucémico con endocrinología si fuera necesario.
Este ejemplo de documentación ilustra cómo un formato claro y completo facilita la continuidad de cuidados entre enfermería y otros profesionales, aportando una base sólida para el seguimiento de la evolución de la herida.
Guía de valoración de heridas para profesionales de enfermería
- Valora de forma global y específica a la vez: combina la observación del estado de la herida con la evaluación del estado general del paciente.
- Adapta el plan a cada persona: ten en cuenta comorbilidades, nutrición, higiene, movilidad y soporte social.
- Mantén una documentación rigurosa: la calidad de la nota clínica influye directamente en la seguridad del paciente y en la coordinación del equipo.
- Integra herramientas cuando aporten valor: Braden para el riesgo de úlceras por presión y criterios de tejido para el lecho, sin que sustituyan la valoración clínica.
- Realiza reevaluaciones periódicas: el progreso o la falta de él debe guiar las decisiones de tratamiento y la nécessaire derivación.
Conclusión
La valoración de heridas en enfermería es una competencia práctica, organizada y esencial para la gestión de heridas en cualquier ámbito asistencial. Un enfoque paso a paso, apoyado en criterios claros y una documentación clínica de calidad, facilita la toma de decisiones y mejora los resultados para el paciente. Al combinar observación estructurada, registro detallado y comunicación interdisciplinaria, las enfermeras y enfermeros pueden anticipar complicaciones, adaptar tratamientos y favorecer procesos de curación más eficientes. Si sigues estos principios y los adaptas a tu protocolo institucional, estarás dando una atención de mayor seguridad, calidad y eficiencia en la gestión y seguimiento de heridas.