Qué datos debe registrar una enfermera al documentar una herida
Descubre qué datos debe registrar una enfermera al documentar una herida: localización, tamaño, profundidad, bordes, exudado y evolución para historia clínica clara.
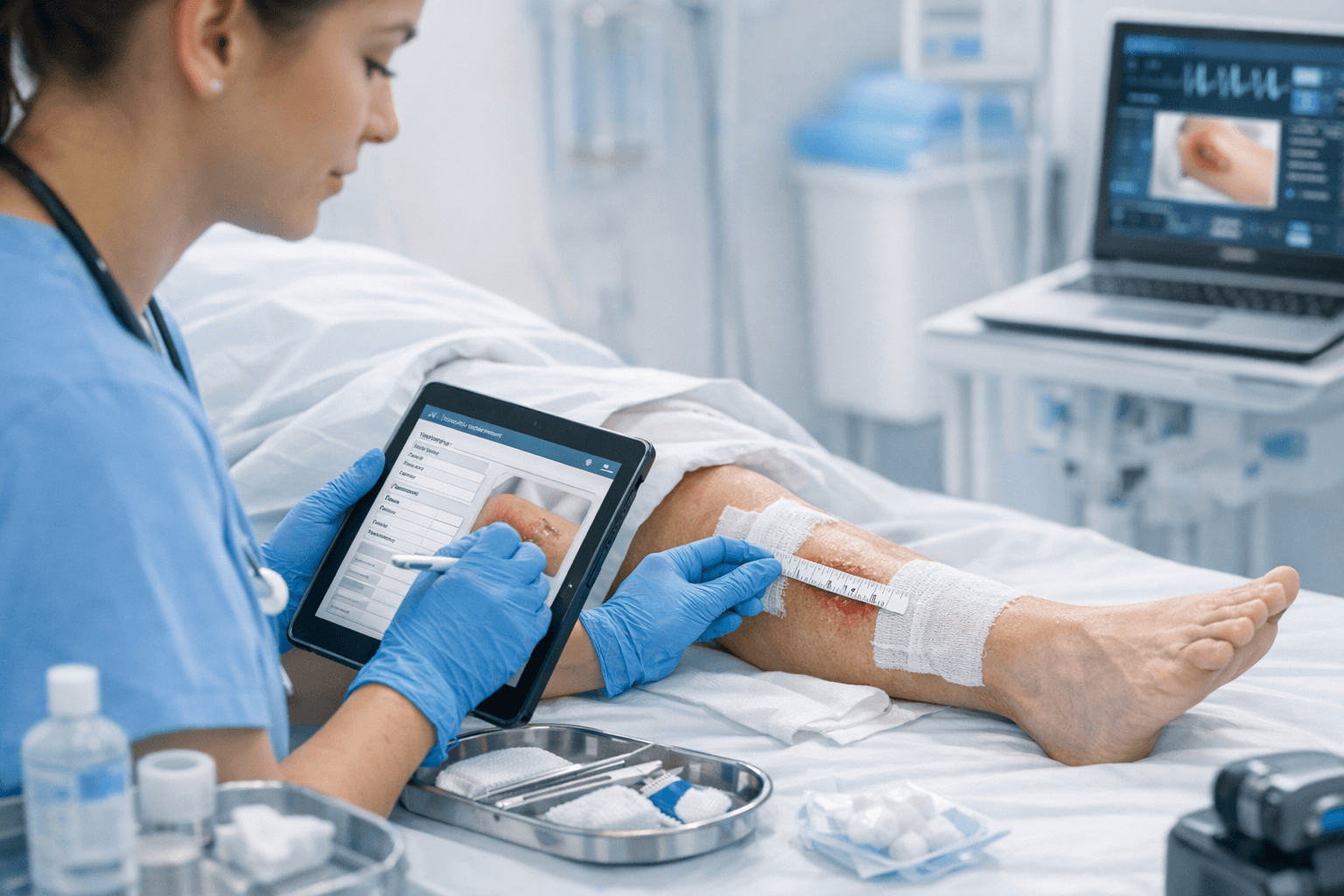
La documentación de heridas en enfermería es un eje esencial para la seguridad del paciente, la continuidad de cuidados y la defensa de la práctica clínica. Un registro claro, completo y estructurado facilita la toma de decisiones, la monitorización de la evolución y la comunicación entre el equipo asistencial. En este artículo encontrarás una guía práctica sobre qué datos registrar al documentar una herida, con enfoques útiles para la vida diaria en servicios de enfermería y atención sanitaria ambulatoria o domiciliaria.
Importancia de la documentación de heridas en enfermería
Una buena documentación de heridas no es solo una tarea administrativa: es una herramienta clínica que ayuda a valorar la evolución, identificar complicaciones tempranas y planificar intervenciones necesarias. Entre sus principales beneficios están:
- Mejora de la continuidad de cuidados entre turnos y especialistas.
- Seguimiento objetivo de la evolución de la herida (crecimiento de granulación, reducción de tamaño, cambios en el exudado).
- Base para decisiones terapéuticas y ajustes del plan de cuidado.
- Soporte para la comunicación con pacientes y sus familias, favoreciendo la educación y la adherencia al plan de cuidados.
- Medida de seguridad y responsabilidad profesional ante auditorías o revisiones de calidad.
Para que este propósito se cumpla, la documentación debe ser sistemática, precisa y comprensible. Evita frases ambiguas y utiliza terminología clínica estandarizada. En la práctica, la información se organiza en notas clínicas, plantillas y, cuando corresponde, imágenes gestionadas con consentimiento y control de confidencialidad.
Qué datos deben registrarse al documentar una herida
A continuación se desglosan los tipos de datos que, como enfermera, conviene registrar al documentar una herida. Se recomienda adaptar la plantilla a las políticas del servicio y a las herramientas disponibles (historia clínica electrónica, cuaderno de diario, etc.).
Datos de identificación y contexto
- Identificación del paciente: nombre completo, fecha de nacimiento y número de historia clínica.
- Fecha y hora de la valoración y de cada registro.
- Localización de la herida y su etiología (por ejemplo, herida quirúrgica, úlcera por presión, laceración, quemadura, erosión por roce).
- Contexto clínico relevante: unidad de ingreso, servicio, o domicilio si es atención domiciliaria.
- Población de riesgo general (nutrición, comorbilidades relevantes) que pueda influir en la curación.
Valoración inicial de la herida
- Descripción macroscópica: tipo de herida (incisión, abrasión, úlcera, quemadura), tamaño aproximado en centímetros (longitud x anchura) y profundidad si es observable.
- Bordes y remodelación: bordes bien definidos, colgajos necrosados, perímetro con edema.
- Tejidos presentes: esfacelo, necrosis, granulación, tejido limpio.
- Exudado: tipo (seroso, purulento, sanguinolento), cantidad aproximada y presencia de olor.
- Coloración de la piel circundante y del lecho de la herida.
- Dolor: intensidad, localización y factores que lo aumentan o alivian; respuesta a analgésicos si procede.
- Signos de infección o complicaciones: calor, enrojecimiento progresivo, aumento del dolor, fiebre (si disponible).
- Pruebas o criterios de valoración complementaria que se hayan utilizado (p. ej., escalas de dolor, escalas de granulación si se manejan).
Valoración y evolución de la herida
- Evolución: cambios observados desde la valoración previa (si corresponde), progresión o regresión del tamaño, cambios en el aspecto del lecho, bordes y bordes perilesionales.
- Plan de cuidados aplicado en ese periodo: limpieza, desbridamiento, tipo de apósito, frecuencia de cambio, productos utilizados.
- Respuesta al tratamiento: mejoría, estancamiento o empeoramiento; necesidad de ajustar la técnica o el apósito.
- Objetivos de cuidado revisados: si se han modificado las metas de curación y el pronóstico.
- Registro de dolor y tolerancia en cada intervención de curación.
- Participación de otros profesionales: valoración de fisioterapia, nutrición, medicina física, etc.
Intervenciones y registro de cuidados
- Intervenciones de enfermería realizadas: limpieza de la herida, desbridamiento (si se realiza), selección y aplicación de apósitos, protección de bordes, cuidado de la piel perilesional.
- Productos y materiales utilizados: tipo de apósito, agente limpiador, irritantes o desinfectantes (concentraciones cuando se utilizan), barreras de protección de la piel.
- Medicación tópica o tratamientos aplicados: antibióticos tópicos, cremas, geles, vendajes especiales; indicación de uso y duración.
- Educaciones proporcionadas: pautas para autocuidado, higiene de la herida, cambios de vendaje por parte del paciente o cuidador.
- Plan de seguimiento: frecuencia de cambios de after, próximos controles y cuándo se solicita revisión por médico.
Notas sobre dolor, confort y calidad de vida
- Dolor asociado a la herida durante el cuidado y en reposo.
- Efectos del cuidado en la comodidad del paciente.
- Limitaciones funcionales derivadas de la herida (movilidad, adherencia a la pauta de curación).
Evidencia de vigilancia de signos de infección y complicaciones
- Signos o síntomas de infección local o sistémica y cualquier intervención solicitada (p. ej., cultivo si se realiza, antibióticos sistémicos indicados por el médico).
- Cambios en el estado general del paciente que puedan influir en la curación.
Imagen y documentación visual
- Fotografías de la herida (si está permitido en el centro): consentimiento informado, fecha y hora, ángulo consistente, referencias de iluminación.
- Observaciones asociadas a las imágenes (sin interpretación subjetiva fuera de la valoración clínica).
- Gestión de las imágenes: almacenamiento seguro y cumplimiento de la confidencialidad y la normativa de protección de datos.
Plantilla de registro de heridas
Una plantilla facilita la consistencia entre registros y entre distintos profesionales. A continuación se propone un formato práctico que puedes adaptar a tu entorno laboral (historia clínica electrónica o papel):
- Identificación del paciente: [Nombre, Apellidos, Fecha de nacimiento]; Nº de historia clínica.
- Fecha y hora de registro: [dd/mm/aaaa hh:mm].
- Localización de la herida: [localización anatómica].
- Etiología: [quirúrgica, úlcera por presión, trauma, etc.].
- Descripción de la herida: [tipo, tamaño aproximado, profundidad si aplica].
- Tejidos en el lecho: [necrosis, esfacelo, granulación, epiteliación].
- Bordes y perímetro: [estado de bordes, edema perilesional].
- Exudado: [tipo, cantidad, olor].
- Coloración del lecho y de la piel circundante: [describe].
- Dolor: [intensidad, localización, factores].
- Signos de infección o complicaciones: [presencia o ausencia].
- Intervenciones realizadas: [limpieza, desbridamiento, tipo de apósito, otros].
- Materiales y medicación aplicados: [productos, concentraciones, duración].
- Educación y cribado de autocuidado: [instrucciones dadas].
- Plan de cuidados y frecuencia de revisión: [próximo control].
- Evaluación de evolución: [mejora, estabilidad, empeoramiento].
- Imagen: [ruta/codigo de la imagen], consentimiento: [Sí/No].
- Firma del profesional: [nombre y número de registro].
Ejemplos prácticos de documentación (plantilla rellenada)
- Ejemplo 1: Paciente adulto con herida quirúrgica en abdomen
- Localización: piel abdominal izquierda, incisión de 7 cm.
- Lecho: granulación homogénea; bordes reabsorbibles; mínimo esfacelo.
- Exudado: seroso ligero; olor nulo.
- Dolor: 3/10 al movimiento; tolerado con analgésico oral.
- Intervenciones: limpieza con solución salina, apósito híbrido, cambio cada 48 horas.
- Evolución: reducción de tamaño desde última visita; piel circundante estable.
- Educación: higiene de la herida, signos de alarma, cuándo acudir.
- Plan: revisión en 48-72 horas; reevaluación de necesidad de desbridamiento leve.
- Ejemplo 2: Úlcera por presión en tubero esternal de grado II
- Localización: región sacrocoxígea en decúbito lateral.
- Lecho: granulación incipiante; bordes algo encerados.
- Exudado: escaso seroso; piel perilesional enrojecida.
- Dolor: leve.
- Intervenciones: cambio de apósito hidrocoloide, descarga de presión, movilización adecuada.
- Evolución: leve reducción del tamaño en la última semana.
- Plan: reposicionamiento cada 2 horas, nutrición y control de comorbilidades.
Estas plantillas permiten estandarizar la información y facilitar la búsqueda de datos relevantes en revisión clínica. Puedes integrarlas en una plantilla digital o imprimirla para uso en dispositivos móviles si tu centro lo permite.
Normas y buenas prácticas para la documentación de heridas
Para que la documentación sea efectiva, conviene seguir una serie de normas y buenas prácticas, que reducen ambigüedades y mejoran la calidad de la información.
Estructura de la nota clínica
- Emplea un formato claro y breve: objetivo, intervención, respuesta. Evita jerga y frases vagas.
- Usa terminología estandarizada para la clasificación de heridas y el lenguaje de cuidados.
- Indica fecha y hora con precisión en cada registro.
### Frecuencia de los registros
- Registra en cada turno las observaciones más relevantes y cualquier cambio en el plan de cuidados.
- Documenta de forma sistemática la evolución de la herida en intervalos definidos por el servicio, especialmente cuando se planifican intervenciones repetidas (limpieza, cambio de apósito, desbridamiento).
Seguridad y confidencialidad
- Garantiza la confidencialidad de los datos del paciente y el almacenamiento seguro de imágenes.
- Respeta las políticas de consentimiento para la realización de fotografías y su uso en el registro clínico.
- Accede a la historia clínica solo con autorizaciones correspondientes.
Estándares de terminología y clasificación
- Adopta terminología reconocida en tu servicio o en guías clínicas locales.
- Si utilizas escalas (dolor, curación, infección), registra también la interpretación correspondiente para facilitar comparaciones entre profesionales.
Documentación visual responsable
- Antes de tomar imágenes, informa al paciente y/o cuidador y obtén consentimiento informado.
- Mantén consistencia en la iluminación y el ángulo para facilitar la comparación temporal.
- Guarda las imágenes vincularlas a la ficha clínica para evitar pérdidas de información.
Integración con la hoja de evolución clínica
- Vincula la valoración de la herida con otros temas relevantes (nutrición, comorbilidades, uso de antibióticos).
- Registra el impacto de la herida en la calidad de vida y en la movilidad del paciente.
Cómo documentar la evolución de una herida: guía práctica
La evolución de una herida se entiende como el conjunto de cambios observables que indican progreso o deterioro. Aquí tienes un enfoque práctico para documentar de forma sistemática:
- Establece una línea de base: registra el tamaño, el lecho y los signos de inflamación en la primera valoración.
- Compara de forma objetiva: al siguiente registro, anota variaciones en tamaño, color del lecho, exudado y bordes.
- Registra intervenciones y respuesta: especifica qué se ha hecho y cuál fue la reacción clínica observada (disminución del dolor, mejoría del color, cambios en la exudación).
- Continúa con una monitorización regular: mantén una cadencia de registro que permita detectar desviaciones a tiempo.
- Aborda la evolución de manera integral: relaciona la evolución de la herida con factores del paciente (nutrición, movilidad, control de una comorbilidad) para planificar ajustes.
Ejemplos de redacción para la evolución
- “A las 08:00 del día X, la herida presenta lecho con granulación suficiente y bordes bien delineados; exudado seroso escaso; dolor 2/10. Se mantiene el apósito de tipo A y se reproduce limpieza con solución salina. Se planea revisión en 48-72 horas.”
- “La lesión no ha mostrado reducción de tamaño respecto a la valoración anterior; se observa inicio de epitelización a nivel de bordes en la zona perilesional. Se mantiene plan de cuidado con cambio de apósito cada 48 horas y evaluación de nutrición.”
Estos enunciados ayudan a construir una historia clínica coherente y facilita la toma de decisiones por el equipo multidisciplinario.
Ejemplos prácticos de documentación
A continuación, dos escenarios prácticos (sin referirse a casos reales) que ilustran cómo puede verse una nota de enfermería bien documentada:
- Caso A: Paciente intraoperatorio de alta, herida quirúrgica abdominal
- Valoración inicial: incisión quirúrgica en abdomen, longitud aproximada 7 cm; lecho limpio con tejido granular mínimo; bordes limpios; exudado seroso ligero; piel circundante sin signos de infección.
- Intervenciones: limpieza con solución salina, apósito combinado de protección y absorción, vendaje perimetrado para evitar adherencia al pantalón.
- Evolución: a las 24 horas, tamaño estable, dolor manejable con analgésico habitual; no signos de infección.
- Plan: revisión de la herida en 48 horas y ajuste de apósitos si la exudación aumenta.
- Caso B: Úlcera por presión en sacro coxígea, grado II
- Valoración inicial: lesión de 3 x 2 cm, con lecho de granulación, bordes ligeramente engrosados, exudado moderado y piel circundante enrojecida.
- Intervenciones: desinfección suave, apósito hydrocolloide, presión y cuidado de la piel perilesional, cambios de posición cada 2 horas en cama.
- Evolución: en 72 horas, disminución de tamaño, mejoría de la coloración de la piel circundante, dolor estable.
- Plan: reforzar educación a cuidadores y revisión semanal para monitorizar progresión.
Estos ejemplos muestran cómo traducir la observación clínica en una nota estructurada que cualquier miembro del equipo pueda entender y reproducir.
Guía de buenas prácticas para la documentación de heridas
- Claridad y concreción: usa frases cortas y precisas; evita interpretaciones ambiguas.
- Terminología estandarizada: aplica la nomenclatura clínica de tu servicio para evitar diferencias interpretativas.
- Objetividad: registra lo observable; evita suposiciones no verificadas.
- Consistencia: utiliza el mismo formato y las mismas categorías a lo largo de la evolución.
- Confidencialidad y seguridad: gestiona las imágenes y la información sensible de forma segura.
- Integración: vincula la documentación de heridas con otros apartados de la historia clínica (nutrición, movilidad, comorbilidades) para un cuadro completo.
- Educación al paciente: incluye indicaciones claras para autocuidado, signos de alarma y cuándo buscar ayuda.
- Auditoría interna: mantén registros que permitan revisiones de calidad y mejoras continuas en la gestión de heridas.
Conclusión
La documentación de heridas en enfermería no es un trámite más, es una pieza clave de la atención centrada en la persona. Registrar de forma rigurosa qué datos registrar una enfermera al documentar una herida facilita la valoración de la evolución, la respuesta a las intervenciones y la coordinación entre el equipo sanitario. Con una plantilla de registro bien diseñada, buenas prácticas y ejemplos prácticos, los profesionales pueden asegurar que cada herida reciba el cuidado adecuado, con trazabilidad y seguridad jurídica.
Si quieres optimizar tu flujo de trabajo, considera incorporar una plantilla de registro de heridas y un protocolo de valoración y evolución adaptado a tus recursos. La combinación de claridad en la nota clínica, consistencia en la terminología y una gestión responsable de imágenes y datos es la base de una documentación de heridas en enfermería de calidad.